先講幾個重點
- 痛風是尿酸結晶沉積在關節引起的急性發炎,不只是「吃太好」造成的。
- 高尿酸血症不一定會發作痛風,但長期不控制會增加腎臟與心血管風險。
- 痛風發作時應儘速用藥控制發炎,不是忍一忍就會好。
- 飲食調整有幫助,但多數患者仍需要搭配藥物才能穩定控制尿酸。
- 痛風是可以長期穩定控制的疾病,關鍵是持續治療、不要只在發作時才處理。
什麼是痛風?和高尿酸有什麼關係?
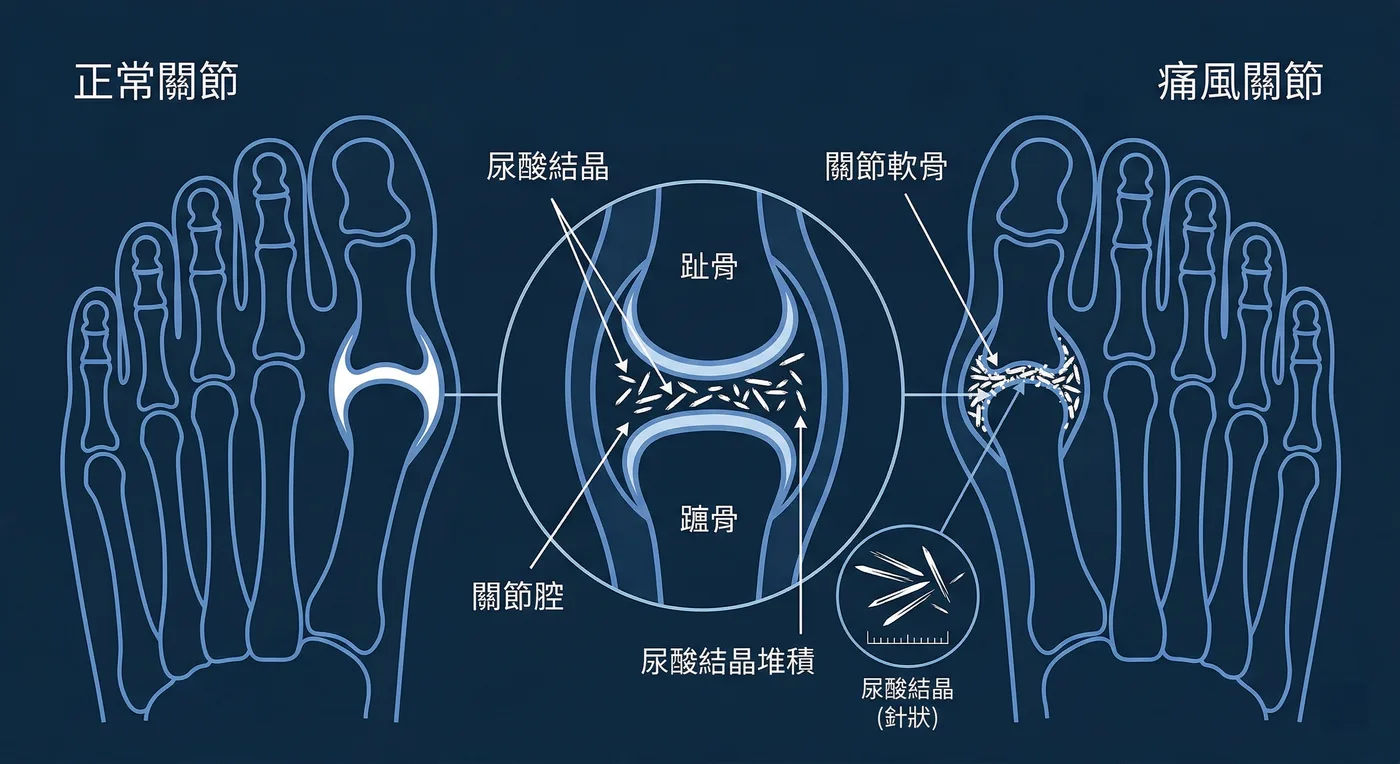
痛風是一種因為尿酸代謝異常而引起的關節發炎疾病。當血液中的尿酸濃度長期偏高,尿酸會以結晶的形式沉積在關節或周圍組織。一旦這些結晶引發免疫反應,就會出現劇烈的關節疼痛、紅腫、發熱,這就是我們說的「痛風發作」。
尿酸是身體代謝「普林」(purine)後的產物。普林來自兩個來源:一是我們吃進去的食物,二是身體細胞正常代謝。正常情況下,尿酸會經由腎臟排出體外,但如果產生太多或排出太少,血中尿酸就會升高。
痛風發作時是什麼感覺?常見症狀有哪些?
痛風最典型的表現就是突然發生的劇烈關節疼痛,常常在半夜或清晨發作,讓人痛到醒過來。很多病人形容「連被子碰到都受不了」,可見疼痛的程度相當強烈。
痛風發作的典型特徵
- 劇烈疼痛:通常在數小時內達到高峰,痛感非常強烈,碰觸即痛。
- 紅腫發熱:發作的關節會明顯紅腫、摸起來發燙,外觀像是感染。
- 好發大腳趾:第一次發作最常見的部位是大腳趾的根部關節(第一蹠趾關節),其次是腳踝、膝蓋。
- 單一關節為主:初期通常只影響一個關節,但反覆發作後可能同時波及多處。
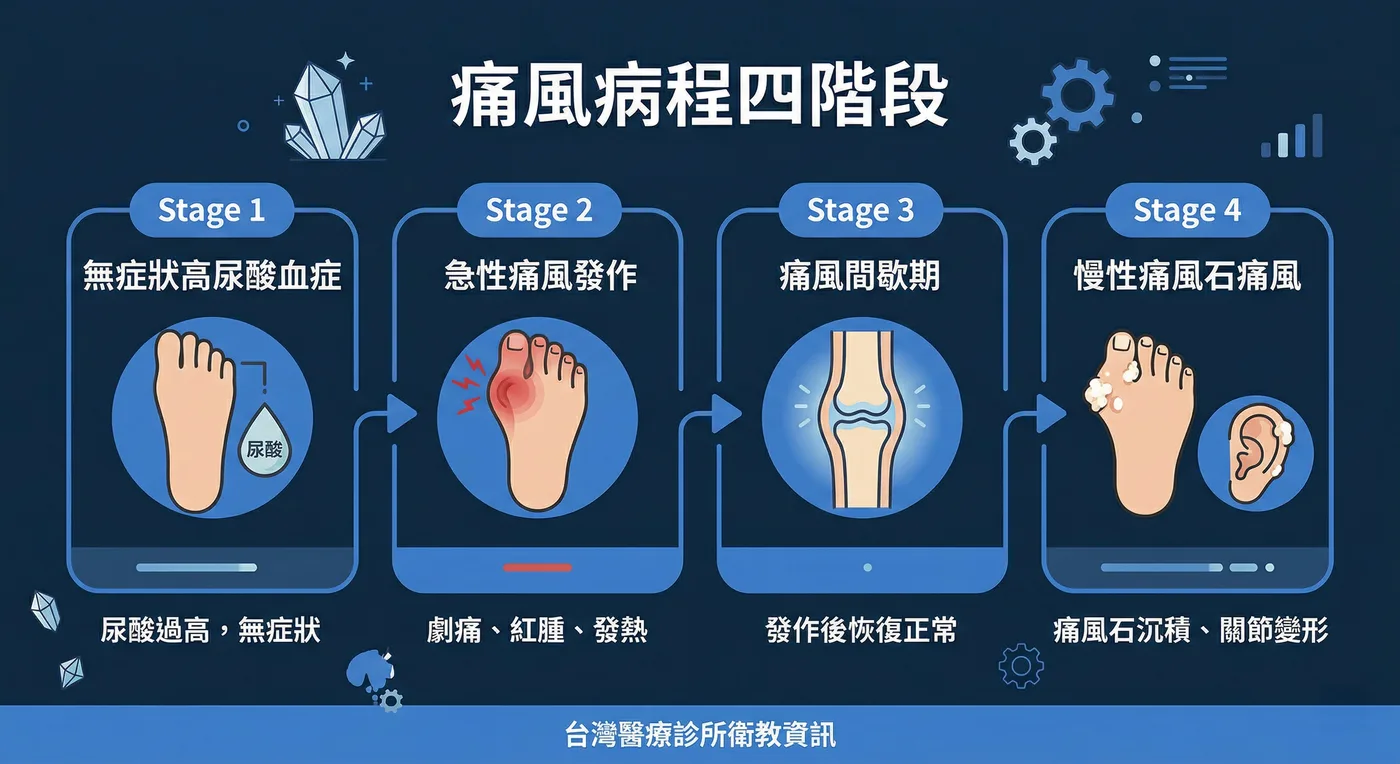
- 自行緩解:即使不治療,急性發作通常會在 7 到 14 天內慢慢消退,但不代表疾病已經好了。
為什麼會得痛風?哪些人比較容易發作?
痛風的根本原因是血中尿酸過高,但造成尿酸偏高的因素很多,不只是「吃太多海鮮」這麼單純。事實上,體質(基因)對尿酸代謝的影響,往往比飲食來得更大。
常見的危險因子
體質與遺傳
家族中有痛風病史的人,自己得到痛風的機率明顯較高。部分人天生腎臟排泄尿酸的能力就比較差。
飲食習慣
經常攝取高普林食物(如內臟、濃湯、紅肉)、大量飲酒(尤其是啤酒)、常喝含果糖飲料,都會推高尿酸。
肥胖與代謝症候群
體重過重會減少腎臟排泄尿酸的效率,同時肥胖常伴隨高血壓、高血脂、高血糖,這些都會加重尿酸問題。
藥物與疾病因素
某些利尿劑、低劑量阿斯匹靈會影響尿酸排泄;慢性腎臟病患者因為排尿酸能力下降,也是高風險族群。
痛風發作了,該怎麼辦?
痛風急性發作時,最重要的是趕快控制發炎和疼痛。很多病人以為「忍忍就過去了」,結果反覆拖延,不但痛得更久,也增加關節受損的風險。
急性發作的處理原則
- 盡早服用消炎止痛藥:發作 24 小時內用藥效果最好。常用藥物包括非類固醇消炎藥(NSAIDs)、秋水仙素(colchicine)或口服類固醇。
- 患部冰敷:用冰袋或冷毛巾敷在發作的關節上,每次 15~20 分鐘,有助於減輕腫脹。
- 抬高患肢、減少負重:盡量不要讓發作的關節承受壓力,腳部發作時可以把腳抬高。
- 多喝水:充足的水分可以幫助腎臟排出尿酸,建議每天喝 2000 毫升以上的水。
- 不要自行調整降尿酸藥物:如果你正在服用降尿酸藥,發作期間不要自己停藥或加藥,因為尿酸濃度的劇烈變化反而會讓發作更嚴重。
痛風飲食該怎麼吃?哪些食物要少吃?
飲食調整是痛風管理的重要一環,但很多病人對「什麼能吃、什麼不能吃」存在不少誤解。實際上,飲食控制大約只能降低尿酸 1~1.5 mg/dL 左右,所以不需要過度恐慌,但也不能完全忽略。
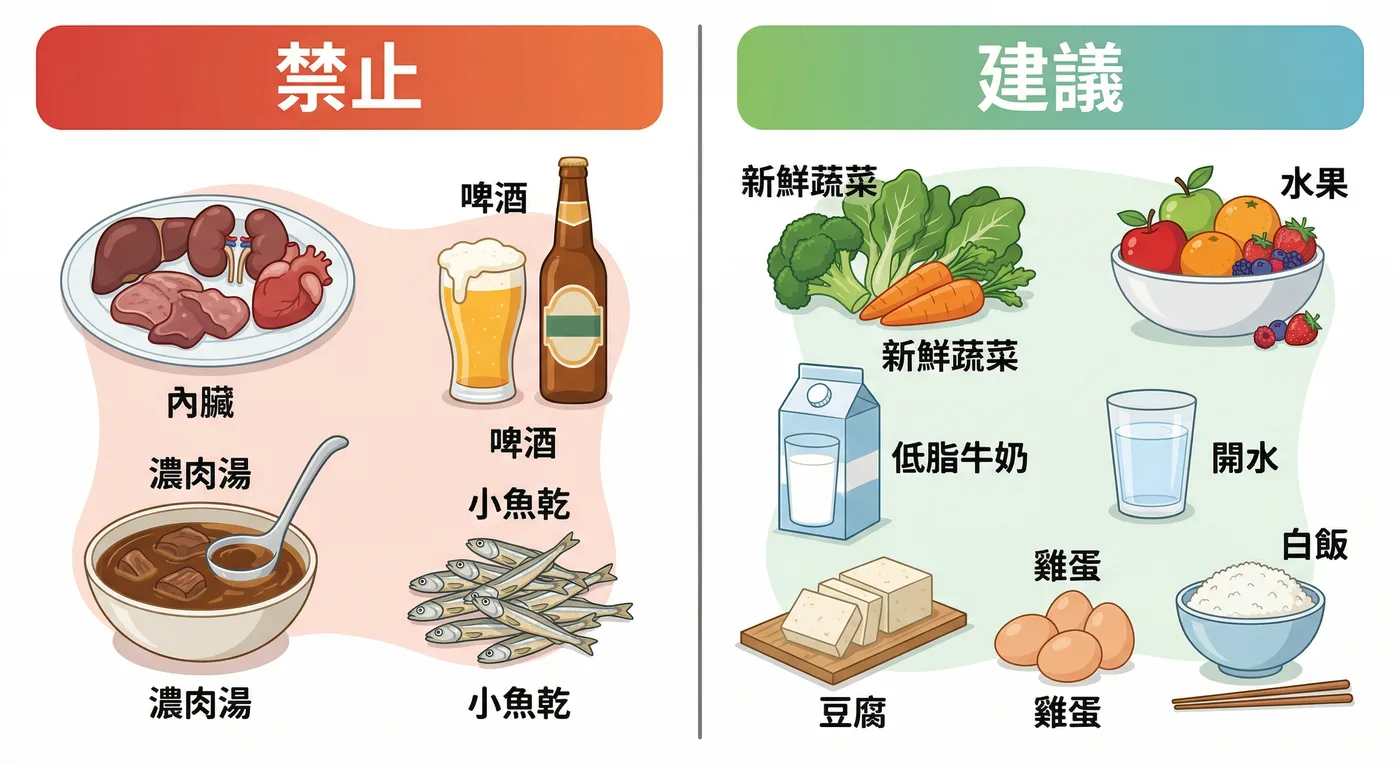
普林含量分級與飲食建議
| 分類 | 食物舉例 | 建議 |
|---|---|---|
| 高普林(應盡量避免) | 動物內臟(肝、腎)、濃肉湯、小魚乾、蚵仔、啤酒 | 痛風患者建議不吃或極少量 |
| 中普林(適量即可) | 豬肉、雞肉、魚肉、蝦、花枝、豆腐、菠菜、蘆筍 | 每天適量攝取,不需完全禁止 |
| 低普林(可正常攝取) | 白飯、麵條、蛋、牛奶、蔬菜、水果 | 可自由食用,建議以此為主食基礎 |
幾個容易被誤解的飲食觀念
- 豆腐不是禁忌:黃豆製品(豆腐、豆漿)的普林含量在加工過程中已大幅降低,研究顯示對血尿酸的影響不大,適量攝取沒有問題。
- 啤酒比其他酒更危險:啤酒不只含有酒精,還含有大量普林,是所有酒類中對痛風影響最大的。紅酒的影響相對較小,但仍建議控制飲用量。
- 含糖飲料是隱形推手:果糖在代謝過程中會促進尿酸生成,手搖飲、碳酸飲料中大量使用的高果糖糖漿,是許多年輕痛風患者容易忽略的風險因子。
- 多喝水是最簡單的好習慣:每天至少喝 2000 毫升的水(白開水為主),可以增加尿酸從腎臟排出的效率。
痛風需要做哪些檢查?治療方式有哪些?
懷疑痛風時,醫師會先根據症狀做初步判斷,再搭配抽血檢查和影像學來確認。治療方面,分為「急性期止痛」和「長期降尿酸」兩個階段,兩者同樣重要。
常見的檢查項目
- 血液尿酸檢測:基本檢查,但要注意急性發作期間尿酸值可能暫時偏低,不能只靠這一項來確診。
- 腎功能與血脂檢查:痛風患者常合併腎功能異常、高血脂、高血糖,需要一併評估整體代謝狀況。
- 關節超音波或 X 光:超音波可以看到尿酸結晶沉積的「雙軌徵象」,X 光則適合評估是否已有關節受損或痛風石。
- 關節液分析:在關節液中找到尿酸鈉結晶,是確診痛風的黃金標準,通常在診斷不確定時才需要做。
治療分兩階段
急性期:控制疼痛與發炎
使用 NSAIDs、秋水仙素或口服類固醇,目標是在最短時間內緩解症狀。越早用藥,效果越好。
長期:降低尿酸濃度
透過降尿酸藥物(如 febuxostat、allopurinol、benzbromarone)將尿酸穩定控制在 6 mg/dL 以下,減少結晶沉積與日後發作。
關於痛風的常見迷思
門診中,我經常聽到病人對痛風有一些既定印象,有些是對的,但有些其實是錯的。以下整理幾個最常見的:
「痛風是有錢人的病」
古代稱痛風為「帝王病」,但現代社會任何人都可能得到痛風。肥胖、高糖飲食、飲酒、遺傳才是真正的危險因子,跟收入高低沒有直接關係。
「不痛就不用吃藥」
這是最危險的觀念。痛風不痛不代表尿酸正常,結晶仍然在關節中慢慢累積。只有持續將尿酸控制在目標值以下,才能真正減少發作和併發症。
「只要不吃海鮮就不會痛風」
海鮮只是高普林食物的其中一種來源。內臟、紅肉、啤酒、含糖飲料的影響都很大,而且大部分的尿酸其實來自身體本身的代謝,不是食物。
「女性不會得痛風」
女性在停經前因為雌激素的保護,痛風確實比較少見。但停經後雌激素下降,痛風的發生率會明顯上升,50 歲以上的女性並不罕見。
醫師提醒
「痛風不是忍一忍就會好的病,而是一個需要長期管理的慢性問題。」我在門診常遇到病人說:「我痛風發作過好幾次了,但每次痛完就好了,所以一直沒有治療。」等到再來找我的時候,腎功能已經開始下降,或是關節出現了痛風石。
痛風的治療其實不複雜,定期追蹤尿酸、配合藥物和飲食調整,多數人都可以控制得很好。如果你曾經有過痛風發作,或是抽血發現尿酸偏高,不妨找個時間來門診聊聊,讓我們一起評估最適合你的處理方式。
常見問題 FAQ
急性發作時可先服用非類固醇消炎止痛藥(如 ibuprofen)來緩解疼痛,但應避免使用含阿斯匹靈成分的止痛藥,因為低劑量阿斯匹靈會影響尿酸排泄,可能讓症狀更嚴重。如果疼痛持續超過兩天沒有改善,建議盡快就醫。
不一定需要立刻用藥,但建議追蹤。長期高尿酸血症即使沒有痛風發作,也可能增加腎臟結石、慢性腎病與心血管疾病的風險。醫師會根據尿酸數值、是否有其他代謝異常來決定是否需要藥物介入。
痛風本身無法完全根治,但透過持續控制尿酸濃度(建議維持在 6 mg/dL 以下),可以大幅減少發作頻率,甚至長期不再發作。關鍵在於規律用藥搭配飲食與生活調整,而不是等痛了才處理。
不需要完全禁止。豆腐屬於植物性蛋白,研究顯示對尿酸的影響其實不大,適量攝取沒有問題。海鮮方面,蝦、花枝等中普林海鮮可以少量食用,但內臟類海鮮(如蚵仔、小魚乾)和濃縮海鮮湯底則建議避免。
會的。近年台灣痛風患者有年輕化趨勢,尤其是飲食西化、常喝含糖飲料或啤酒、體重過重的年輕男性,20 多歲就出現第一次痛風發作的案例並不少見。如果抽血發現尿酸偏高,即使還沒有症狀,也應該開始注意飲食和生活習慣。
參考資料
- 內科學誌 — 痛風及高尿酸血症最新各國指引比較
https://www.tsim.org.tw/ehc-tsim/s/viewFile?documentId=c9a1c90cf8e54fdfa2adc9425fb54666 - 中華民國風濕病醫學會 —「痛風」民眾衛教
https://www.rheumatology.org.tw/health/health.asp?/kd/4/1.html - 中華民國風濕病醫學會 — 台灣痛風與高尿酸血症 2016 診治指引
https://www.rheumatology.org.tw/news/News_Info.asp?/341.html
尿酸偏高或反覆痛風?讓醫師幫你評估
不管是第一次痛風發作想確認診斷,還是反覆發作想好好控制,或是健檢發現尿酸偏高不知道該怎麼辦,都歡迎來門診聊聊。我們會根據你的血液檢查和整體健康狀況,一起討論最適合你的治療計畫。
線上預約或 LINE 諮詢均可,我們會協助你安排最適合的檢查方式與時間。

