先講幾個重點
- B型肝炎主要透過血液與體液傳染,常見包括母嬰傳染、性接觸、共用針具或可能沾血的個人物品;一般吃飯、握手、擁抱通常不會傳染。
- 有B肝帶原,不等於現在就一定有嚴重肝病,但也不代表可以完全不追蹤。
- 是否需要治療,不能只看一個數字,通常要一起看肝功能、HBV DNA、肝纖維化程度與臨床風險。
- 台灣目前成人預防保健提供符合資格民眾終身一次 B、C 肝篩檢,沒做過的人值得安排。
- 重點不是自己嚇自己,而是把追蹤做規則:該治療時不要拖,還沒到治療時也不要自己亂吃藥或亂停藥。
B型肝炎是什麼?先別急著把「帶原」跟「重症」畫上等號
B型肝炎是由B型肝炎病毒感染肝臟所造成的疾病。它可以是急性感染,也可能慢慢變成慢性感染。對很多台灣家庭來說,B肝不是陌生名詞,因為過去台灣的盛行率高,很多人是在健康檢查、當兵體檢、懷孕產檢,或因為家人有肝病病史,才第一次知道自己有帶原。
但我在門診最常要先澄清的一件事是:「帶原」不等於「現在肝臟已經很糟」。有些人只是處在相對穩定的階段,需要的是規則追蹤;也有些人雖然平常沒症狀,但肝臟其實已經在慢慢發炎。重點不是只知道自己有沒有B肝,而是要搞清楚自己現在處在哪一個狀態。
B型肝炎怎麼傳染?哪些需要防,哪些不用自己嚇自己
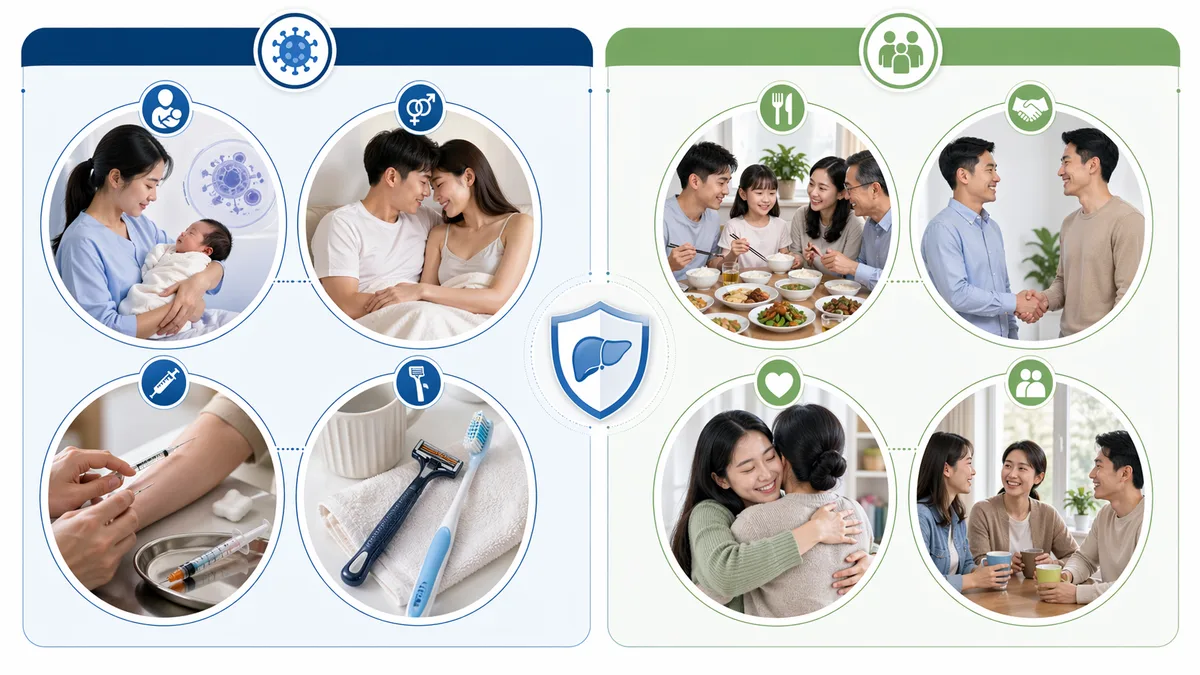
門診最常聽到病人問:「我用了公司的公共廁所,會不會被傳染?」或是「跟帶原的同事一起吃飯安不安全?」這些擔心我能理解,但答案通常是——一般日常接觸不是B肝的主要傳播方式。B肝病毒需要透過血液或特定體液才能進入人體,跟空氣、飲食、輕觸沒有關係。
真正需要留意的是:台灣過去母嬰傳染是大宗,很多人是從媽媽那邊來的帶原,自己渾然不知;此外,性接觸、共用針具,或長期共用刮鬍刀、牙刷這類可能沾到血的私人物品,也是需要注意的傳播途徑。至於一起吃飯、共用餐桌、握手、擁抱、在同一間辦公室工作,這些都不是B型肝炎的典型傳染方式。我常跟病人說:「你不需要跟家人分碗筷,但你需要確認家人有沒有抗體。」這兩件事的意義差很多。
門診最常被問到的幾種情況
母嬰與家庭內傳染
這是台灣最常見的感染來源。媽媽若是帶原者,新生兒出生時若沒有適當的預防處置(B肝免疫球蛋白+疫苗),感染風險相當高。
性接觸與血液暴露
和帶原者發生沒有防護的性行為,或共用針具、穿刺器具,都屬於需要留意的暴露途徑。
一般日常生活接觸
擁抱、握手、共用餐桌、咳嗽、噴嚏,都不是B肝的傳播方式。不需要在家裡搞得像隔離病房。
家人該做什麼?
同住家人或性伴侶最好先抽血確認有沒有B肝抗體。若沒有保護力,和醫師討論疫苗接種,是最直接的預防做法。
看懂抽血報告:我到底是帶原、已經發炎,還是只是需要觀察?
B肝比較像是一個需要長期管理的狀態,不是「有就很嚴重」或「沒症狀就沒事」這麼簡單。有些人病毒安靜、肝功能穩定,要做的是定期追蹤;有些人病毒活躍,肝臟反覆發炎,就需要更積極的評估甚至治療。臨床上真正麻煩的,是長期發炎卻沒被發現,因為時間拉長之後,肝纖維化、肝硬化的風險都會跟著升高。
門診最常見的抽血項目,大概是這幾個:
- HBsAg(B肝表面抗原):陽性代表體內有B型肝炎病毒。這是最基本的篩檢指標,但它本身不能判斷病情輕重,還要搭配其他數值一起看。
- HBsAb(B肝表面抗體):陽性代表有保護力,可能來自接種疫苗或過去感染後自然清除。對沒有帶原的家人來說,這是最重要的確認指標。
- ALT/AST(肝功能指數)、HBV DNA(病毒量)、腹部超音波:這三項合在一起,才是判斷「現在肝臟是否在承受風險」的核心依據。光看一張表面抗原報告,真的下不了太多結論。

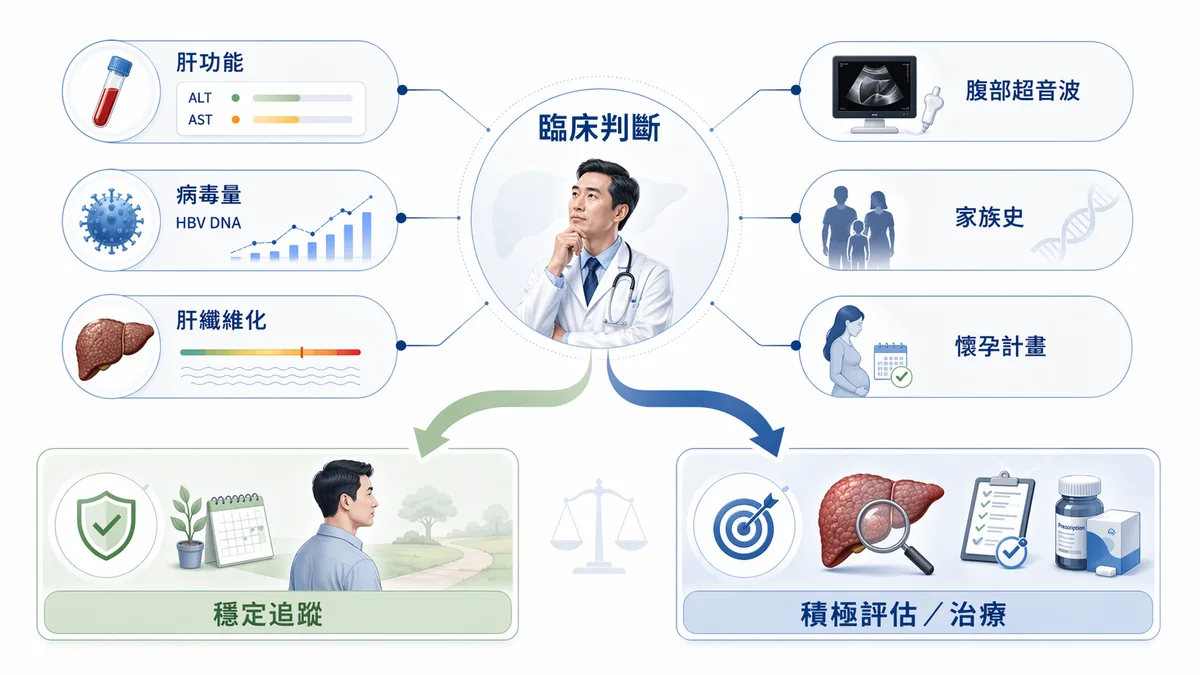
什麼情況需要追蹤?什麼情況可能需要治療?
這是門診最常被問到的問題之一,但答案沒辦法用一句話說完。不是所有B肝帶原者都需要立刻用藥,但每一位帶原者都需要被正確評估過——這兩件事同樣重要。
大方向來說,如果肝功能正常、病毒量低、超音波沒有異常發現,通常會先以定期追蹤為主,時間間隔依個別風險而定。如果肝功能持續偏高、病毒量高、或已有肝纖維化甚至肝硬化跡象,那就需要認真討論治療的必要性,繼續拖下去風險不低。
我特別會跟病人強調「病毒量」這件事,是因為它跟長期肝癌風險直接相關。台灣一項追蹤超過 3,600 位 B 肝帶原者、長達約 11 年的本土世代研究(REVEAL-HBV,Chen 等,2006)發現:病毒量(HBV DNA)越高,肝癌風險就越高——病毒量最高(≥100 萬 copies/mL)那一群,肝癌累積發生率約 14.9%,而病毒量很低的人只有約 1.3%,而且這個關係在肝指數正常、沒有肝硬化的人身上一樣存在。換句話說,「肝指數正常」不等於「沒有風險」,病毒量同樣要看。
| 臨床情況 | 通常以追蹤為主 | 可能需要更積極評估或治療 |
|---|---|---|
| 肝功能與病毒量 | ALT 持續正常、HBV DNA 低量或測不到,暫時不需用藥,但仍需定期抽血確認是否有變化。 | ALT 持續偏高、HBV DNA 高量,代表病毒正在活躍複製、肝臟持續受損,通常需要進一步評估是否用藥。 |
| 肝臟結構與風險 | 超音波沒有肝纖維化或肝硬化跡象,無肝癌家族史,整體風險相對低,以追蹤為主。 | 已有肝纖維化、肝硬化,或有肝癌家族史、年齡偏大等高風險條件,評估是否需要治療的門檻較低。 |
| 特殊臨床情境 | 一般穩定狀態,依個別風險安排每 6〜12 個月追蹤一次。 | 準備懷孕、即將接受免疫抑制治療、器官移植前後,都需要特別評估B肝處置策略。 |
日常生活怎麼照顧?B肝帶原者最實用的幾個重點
知道自己是B肝帶原者之後,很多人第一個問的是「我不能吃什麼?」其實飲食上沒有特別嚴格的禁忌,但有幾件事情真的值得注意——少喝酒、不亂吃成分不明的藥或保健品、規則追蹤、讓家人確認有沒有抗體,這四件事比到處查「B 肝不能吃什麼」更重要:
- 酒能不喝就不喝。酒精對肝臟有獨立的傷害,跟B肝加在一起,等於讓肝臟同時應付兩個壓力源。就算你現在肝功能正常,長期飲酒還是有風險。
- 來路不明的藥物、保健品、草藥,真的要小心。肝臟是代謝藥物的器官,帶原者的肝臟本來就需要被好好對待,亂吃東西造成藥物性肝炎,不只讓追蹤更複雜,有時候還會被誤判成B肝發作。
- 維持規律的追蹤。B肝是動態疾病,不是今年正常,以後就永遠正常。追蹤頻率依你的個別風險而定,但不管頻率多低,都不代表可以完全停掉。
- 家人的抗體狀態要確認。光分碗筷沒用,讓家人去確認有沒有B肝抗體、需不需要補打疫苗,才是真正有意義的保護。
醫師提醒
「B型肝炎真正可怕的,往往不是『知道自己帶原』,而是『知道了卻多年沒追蹤』。」
門診很常遇到這種情況:十幾年前健檢報告說有B肝,後來工作忙、沒特別不舒服,就一直擺著。等到某次健檢肝指數突然異常,或超音波出現不明確的結節,才想起來這件事。如果中間這幾年有規律追蹤,有些問題是可以更早發現、更早處理的。
所以你現在最需要做的,通常不是把自己嚇得半死,而是先把完整的評估做一次,確認自己目前是哪一種狀態,再決定接下來要怎麼追蹤。
常見問題 FAQ
不一定。很多B型肝炎帶原者平常沒有症狀,肝功能也可能完全正常。但這不代表可以完全不追蹤,因為B肝是動態變化的疾病,有些人之後會出現肝發炎、肝纖維化、肝硬化,甚至肝癌風險。建議依醫師建議安排定期抽血與腹部超音波,才能掌握現況。
一般日常吃飯、握手、擁抱、共用餐桌,不是B型肝炎的傳染方式。B肝主要和血液、體液接觸有關,例如母嬰垂直感染、性行為、共用針具,或共用刮鬍刀、牙刷等可能接觸到血液的個人物品。
表面抗原(HBsAg)陽性代表目前有B型肝炎病毒感染的狀態,但是否屬於慢性B肝,還需要看持續時間、肝功能、HBV DNA 等數據。臨床上通常要搭配完整檢驗與追蹤,才能判斷屬於哪一種狀態、是否需要介入。
不是每一位B肝帶原者都需要立刻用藥。是否治療,通常要看肝功能指數、病毒量、肝臟是否有纖維化或肝硬化、年齡、家族史、有沒有懷孕計畫等。判斷的核心不是「有沒有帶原」,而是「現在的肝臟是否正在承受持續性的損傷風險」。
若家人確認沒有B肝表面抗體(HBsAb 陰性),尤其是同住的家人或性伴侶,通常會建議和醫師討論是否接種B型肝炎疫苗。疫苗是目前最有效的預防方式,比任何生活上的「隔離措施」都更有意義。
參考資料
醫學文獻(原始研究與指引)
- Chen CJ, Yang HI, Su J, et al. Risk of hepatocellular carcinoma across a biological gradient of serum hepatitis B virus DNA level (REVEAL-HBV). JAMA. 2006;295(1):65-73. DOI:10.1001/jama.295.1.65
- AASLD — Practice Guideline on Treatment of Chronic Hepatitis B
aasld.org - 世界衛生組織(WHO) — Hepatitis B fact sheet
who.int
官方/衛教資源
- 衛生福利部國民健康署 — 成人預防保健服務 B、C 型肝炎篩檢
hpa.gov.tw - 衛生福利部 — 民國75年以前出生民眾終身一次B、C肝篩檢
mohw.gov.tw - 衛生福利部疾病管制署 — 肝炎防治,全民共識
cdc.gov.tw
文獻資料來源:PubMed,以及衛福部、疾管署、WHO、AASLD 等官方資源。
哪些情況建議不要再觀望,直接安排門診?
如果你是下面這幾種情況,我會比較建議不要只靠自己上網查資料,而是把手上的報告整理好,直接來門診做一次完整評估:
- 健檢第一次發現 HBsAg 陽性,但從來沒有做過後續檢查。
- 以前就知道自己有 B 肝,但已經 超過一年沒有追蹤。
- 最近抽血發現 ALT/AST 上升,或醫師提到病毒量偏高。
- 家族中有人有 肝硬化、肝癌 病史。
- 準備懷孕、正在懷孕,或即將接受化療、免疫抑制治療。
不確定自己是單純帶原,還是已經需要進一步評估?
如果你以前就知道自己有 B 型肝炎,卻很久沒追蹤;或是最近健檢看到 B 肝表面抗原陽性、肝指數異常、病毒量偏高,建議把舊報告一起帶來,讓醫師一次幫你看清楚。比起自己反覆上網查、越查越焦慮,先把目前狀態釐清,通常更省時間,也更安心。
線上預約或 LINE 諮詢都可以。我們會依你的情況安排抽血、腹部超音波,必要時再進一步評估後續追蹤或治療方向。

