本文重點摘要:2026 年起,台灣大腸癌免費篩檢年齡從 50 歲下修至 45 歲(有家族史者 40 歲起)。篩檢方式為每 2 年一次糞便免疫化學法潛血檢查(FIT),陽性者需於 6 個月內接受大腸鏡追蹤。根據國民健康署資料,早期發現並治療可降低約 35% 的大腸癌死亡風險。本文由翰康診所吳忠翰醫師整理最新篩檢資格、流程與常見問題。
📌 重點一覽
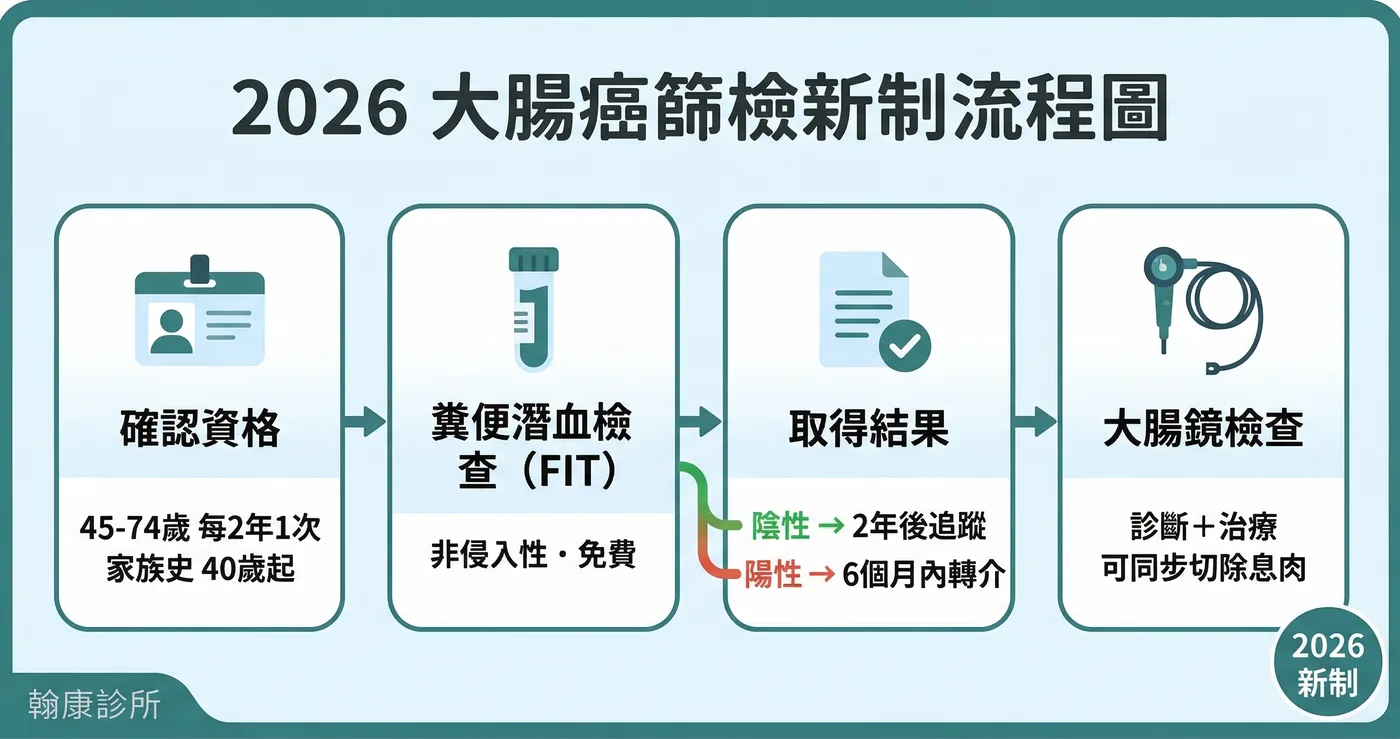
- 篩檢年齡下修:2026 年起,一般民眾 45–74 歲即可接受公費篩檢;有家族史者 40 歲起即符合資格。
- 篩檢方式:糞便免疫化學法潛血檢查(FIT),非侵入性、不需限制飲食,每 2 年 1 次。
- 陽性怎麼辦:FIT 陽性不等於罹癌,但務必在 6 個月內安排大腸鏡進一步檢查。
- 早期治癒率高:早期發現並切除息肉(Polyp),可降低約 29% 的大腸癌發生率及 35% 的死亡風險。
- 胃腸合一新政策:符合資格者可同步進行胃幽門螺旋桿菌篩檢,一次採檢雙重防護。
大腸癌(Colorectal Cancer)長年高居台灣癌症發生率前茅。根據國民健康署統計,台灣每年約有超過 1.7 萬人被診斷為大腸癌,但它也是最能透過定期篩檢來預防的癌症之一。隨著國民健康署政策更新,2026 年大腸癌篩檢已正式全面擴大補助對象。
翰康診所吳忠翰醫師為您整理了最新的篩檢資訊,帶您了解如何善用政府資源,遠離腸道危機。
2026 最新:誰符合免費篩檢資格?
根據衛生福利部國民健康署最新政策,大腸癌篩檢(定量免疫法糞便潛血檢查,英文簡稱 FIT)的補助對象已更加放寬:
- 一般大眾:45 歲至 74 歲,每 2 年補助 1 次。
- 具家族病史:40 歲至 44 歲(一等親屬曾患大腸癌),每 2 年補助 1 次。
新舊制對照表
| 比較項目 | 2025 年(舊制) | 2026 年(新制) |
|---|---|---|
| 一般篩檢起始年齡 | 50 歲 | 45 歲(下修 5 歲) |
| 家族史篩檢年齡 | 無特別規定 | 40–44 歲(一等親屬罹癌) |
| 篩檢頻率 | 每 2 年 1 次 | 每 2 年 1 次(不變) |
| 篩檢方式 | 糞便潛血檢查(FIT) | 糞便潛血檢查(FIT)(不變) |
| 胃癌篩檢 | 無公費補助 | 新增:糞便幽門桿菌抗原檢測 |
🌟 2026 新亮點:政府現推動「胃腸合一」策略,符合大腸癌篩檢資格者,可同步進行胃幽門螺旋桿菌(Helicobacter pylori)篩檢,一次採檢即可獲得大腸癌與胃癌的雙重防護。
為什麼 45 歲就該開始篩檢?
台灣過去的大腸癌篩檢政策建議 50 歲開始,但近年臨床數據顯示大腸癌有明顯年輕化趨勢,因此 2026 年起政府已將免費篩檢年齡下修至 45 歲。提早篩檢的三大理由:
- 息肉(Polyp)演變期:大腸息肉是腸壁上的異常增生組織,從息肉轉化為癌症約需 5–10 年。從 45 歲開始定期篩檢,能在息肉惡化前精準攔截。
- 早期無症狀:早期大腸癌(第 0、1 期)幾乎沒有明顯症狀,透過糞便潛血檢查能發現肉眼看不見的微量出血,是最重要的早期預警工具。
- 治癒率極高:根據國民健康署資料,定期篩檢並及早發現,可降低約 29% 的大腸癌發生率,以及約 35% 的大腸癌死亡風險。第 0–1 期大腸癌的五年存活率超過 90%。
篩檢流程:從「採便」到「大腸鏡」
第一步:糞便潛血檢查(FIT, Fecal Immunochemical Test)
糞便免疫化學法潛血檢查(FIT)是一種非侵入性的篩檢工具,不需要限制飲食(可正常食用肉類、血製品、蔬菜),在家中即可完成採檢。攜帶健保卡至診所領取採便管,依指示採集少量糞便檢體後送回即可。
- 結果陰性:恭喜您,請維持良好生活習慣,並於 2 年後定期追蹤。
- 結果陽性:代表腸道有出血現象,可能原因包括息肉、痔瘡或腸道發炎等。注意!陽性並不等於罹癌,但務必在 6 個月內安排「大腸鏡檢查」進一步確認。
第二步:大腸鏡檢查(Colonoscopy)— 診斷金標準
大腸鏡是目前診斷大腸癌最準確的工具。醫師透過內視鏡(Endoscopy)直接觀察腸道黏膜,一旦發現息肉,可在檢查過程中直接切除,達到「診斷兼治療」的效果,避免息肉日後演變為癌症。
害怕大腸鏡?您有「無痛」新選擇
許多民眾因為擔心清腸辛苦或檢查過程疼痛而卻步,這是臨床上最常見的猶豫原因。翰康診所提供優化的檢查體驗,讓您安心受檢:
- 低渣飲食指引:提供詳細的衛教說明,指導您在檢查前 1–2 天如何調整飲食,讓清腸過程不再是負擔。
- 舒眠無痛技術:由專業麻醉團隊全程監控,透過靜脈注射短效鎮靜藥物,讓您在淺眠中完成檢查,醒來後即完成治療,大幅降低恐懼感與不適。
💡 診所小提醒:
根據國民健康署統計,糞便潛血陽性者若超過 6 個月未接受大腸鏡檢查,罹患大腸癌的風險將大幅增加。若您已符合 45 歲的補助資格,請務必攜帶健保卡至翰康診所或鄰近醫療院所受檢,把握及早發現、及早治療的黃金時機。
常見問題 Q&A
Q:大腸癌篩檢多久做一次?
A:根據 2026 年國民健康署最新政策,45–74 歲民眾每 2 年可接受 1 次公費糞便潛血檢查(FIT)。有大腸癌家族史者(一等親屬曾罹患大腸癌),40–44 歲即可開始,同樣每 2 年 1 次。
Q:糞便潛血檢查陽性一定是大腸癌嗎?
A:不一定。糞便潛血陽性代表腸道有微量出血,可能的原因包括大腸息肉、痔瘡、腸道發炎等。實際上約有 5%–10% 的陽性個案經大腸鏡確認為大腸癌。但無論原因為何,陽性結果都建議在 6 個月內安排大腸鏡進一步檢查。
Q:大腸鏡檢查前一定要吃瀉藥嗎?
A:是的,清腸乾淨與否直接影響醫師的觀察品質。清腸不徹底可能導致遺漏微小病灶。現在的瀉劑已改良許多,口感與飲用量都較以往更容易接受,搭配低渣飲食指引,整體過程的負擔已大幅降低。
Q:大腸鏡檢查需要住院嗎?
A:一般診斷型或單純息肉切除的大腸鏡,通常在門診即可完成,不需住院。檢查後休息觀察約 30 分鐘至 1 小時,即可由家屬陪同返家。若息肉較大或有特殊狀況,醫師會另行評估是否需要住院觀察。
Q:大腸鏡檢查費用多少?健保有給付嗎?
A:若糞便潛血檢查為陽性,經醫師評估後轉介的大腸鏡檢查,健保有給付基本的檢查與息肉切除費用。若選擇舒眠無痛(靜脈麻醉),麻醉費用通常需自費,費用依各醫療院所而異,建議事先向診所諮詢確認。
Q:大腸癌篩檢要掛哪一科?去哪裡做?
A:公費糞便潛血檢查可至有提供此項服務的診所或醫院進行,掛號胃腸肝膽科(肝膽腸胃科)即可。翰康診所提供完整的糞便潛血檢查收案、大腸鏡檢查與舒眠無痛大腸鏡服務,歡迎攜帶健保卡前來諮詢。
Q:2026 年新增的胃癌篩檢怎麼做?
A:2026 年政府新增胃癌篩檢,主要是透過糞便抗原檢測幽門螺旋桿菌(Helicobacter pylori)。符合年齡資格的民眾可以與大腸癌潛血檢查同時進行,一次採檢即可同步篩檢大腸癌與胃癌風險,省時又方便。
結語:腸道保養,從定期篩檢做起
大腸癌不是突然發生的,而是經過數年時間從息肉慢慢「長」出來的。正因為有這段可預防的窗口期,定期篩檢才顯得格外重要。善用 2026 年的健檢新制,讓篩檢成為您健康存摺的一部分,及早發現、及早治療,守護自己與家人的腸道健康。
📚 參考資料
- 衛生福利部國民健康署 —〈大腸癌篩檢〉專區:https://www.hpa.gov.tw/Pages/List.aspx?nodeid=210
- 衛生福利部國民健康署 — 癌症篩檢政策說明(2026 年更新)
- 台灣癌症基金會 —〈認識大腸癌〉:https://www.canceraway.org.tw/
- 衛生福利部 — 癌症登記報告