先講幾個重點
- 沒有胃痛,不代表沒有幽門桿菌;很多人是健檢、胃鏡或家人感染後才意外發現自己也帶菌。
- 長期感染是胃潰瘍、慢性萎縮性胃炎、甚至胃癌的重要危險因子,世界衛生組織已將其列為第一類致癌物。
- 想知道現在有沒有感染,吹氣測試通常是最實用的第一選擇;若同時要看胃黏膜、潰瘍或癌前病變,胃鏡更完整。
- 確認感染後,多半會建議除菌治療;療程通常 7 至 14 天,藥一定要完整吃完,否則失敗率和抗藥性都會上升。
- 除菌治療結束後至少4週,應回診進行「治療後確認」,確認細菌真的清除乾淨。
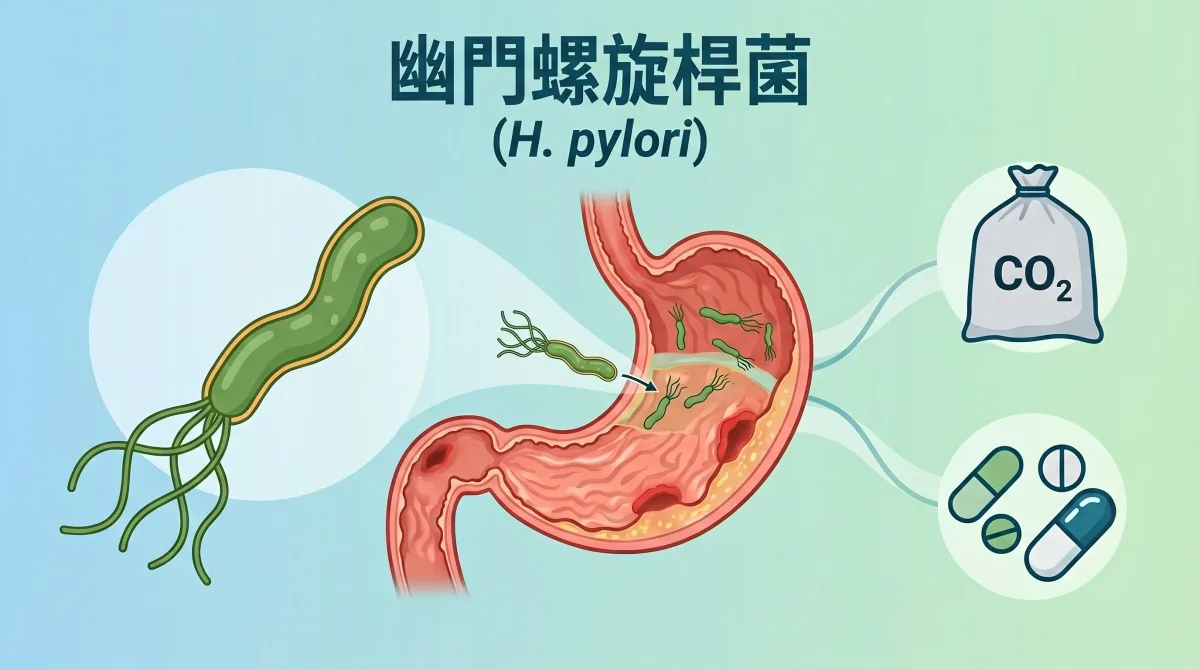
胃幽門桿菌是什麼?為什麼胃裡的細菌不會被胃酸殺死?
很多人第一次聽到都會問我:「胃裡那麼酸,細菌怎麼活得下來?」其實幽門螺旋桿菌很特別,它會分泌尿素酶,把周圍環境暫時變得比較不酸,所以可以躲在胃黏膜附近長期存活。你可以把它想成:它不是不怕胃酸,而是很會替自己找地方躲。
它最常待在胃竇附近,貼著胃黏膜表面,不是直接把胃壁咬破,而是慢慢造成長期發炎。時間拉長之後,胃黏膜的保護力會變差,接著才可能一步一步走到潰瘍,甚至增加癌變風險。
胃幽門桿菌怎麼感染?共食、家人接觸會傳染嗎?
這個問題很多人都會問。簡單說,幽門桿菌主要還是走「口到口」或「糞到口」這兩條路,例如共用餐具、互相夾菜,或接觸到受污染的食物和水。台灣以前家庭共食很常見,所以很多人的感染其實不是成年後才得到,而是小時候就在家裡慢慢接觸到。
門診很常有人直接問我:「家人有幽門桿菌,我也要查嗎?」通常我會說,值得查一下。因為一家人長期一起吃飯、一起生活,彼此暴露的機會本來就比較高。尤其如果家裡有人剛做完除菌,其餘家人也一起評估,比較能避免治好了之後又反覆感染。
主要傳播方式
口-口傳播(共餐、共用餐具)、糞-口傳播(受污染的食物或水)是最主要的感染來源。
感染高峰在兒童期
多數感染在幼兒時期就已發生,與家庭衛生條件、照顧者感染狀態密切相關。
家庭群聚現象
一家人中若有一位感染,其他家庭成員的感染風險明顯高於一般人,建議同步篩檢。
成年後感染較少
成人再感染率相對低,除菌成功後若家人也一起治療,重新感染的機率可大幅降低。

幽門桿菌症狀有哪些?沒有胃痛也可能感染嗎?
這是門診最常被問到的問題之一。先講結論:沒有胃痛,不代表沒有幽門桿菌。很多人其實一點典型症狀都沒有,是做健檢、安排胃鏡,或家人查出感染後跟著檢查,才知道自己也有。
如果幽門桿菌已經讓胃黏膜開始發炎,常見的不舒服大概是這幾種:
- 上腹部悶痛或灼熱感:通常在空腹時或飯後出現,位置在肚臍以上、胸骨以下,有時會與胃食道逆流的症狀混淆。
- 餐後脹氣、消化不良:吃完飯很快就覺得飽脹、或是嗝氣多、消化特別慢。
- 噁心感:有時候一起床就感覺胃不舒服,特別是空腹的時候。
- 食慾下降:持續性的胃部不適可能影響進食意願,有些人因此體重下降。
不過你也不用看到這些症狀就自己下結論,因為它們都不是幽門桿菌專屬的。胃食道逆流、功能性消化不良,甚至單純胃炎,也可能有類似表現。換句話說,症狀只能提醒你「胃可能有問題」,真正要不要算在幽門桿菌身上,還是要靠檢查。
幽門桿菌和胃潰瘍、胃癌有什麼關係?
現在大家已經知道,幽門桿菌不只是「胃不舒服而已」,它和胃潰瘍、胃癌風險都有關。這件事之所以被重視,是因為過去醫學界曾經以為很多胃病只是壓力大、胃酸多,後來才證明:原來有不少問題,背後其實和感染有關。
幽門桿菌與胃潰瘍
先講胃潰瘍。很多胃潰瘍背後,其實都有幽門桿菌參與。它長期讓胃黏膜發炎,胃的保護層變差之後,胃酸就更容易傷到黏膜,久了就可能形成潰瘍。也因此,很多人如果只是一直吃胃藥、沒有把細菌處理掉,症狀也許會先好一點,但停藥後還是容易再發。相反地,只要除菌成功,復發機率通常就會明顯降下來。
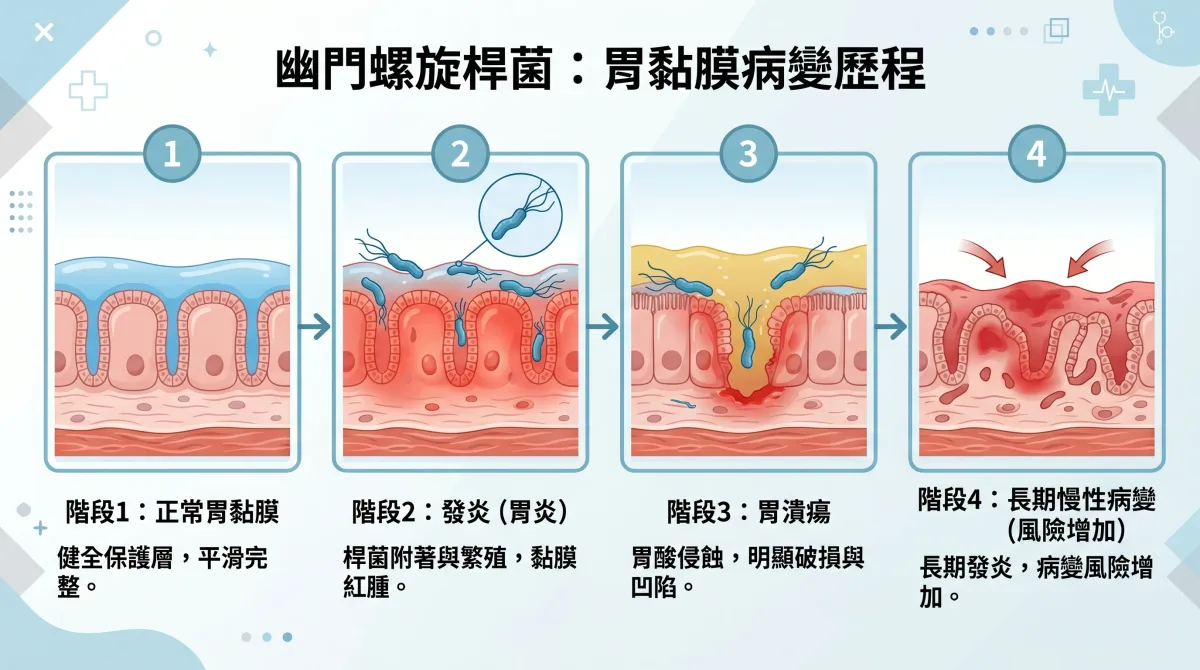
幽門桿菌與胃癌
再來是大家最在意的胃癌。先不要看到這裡就太緊張,感染幽門桿菌不等於一定會變成胃癌;但它確實是目前已知最重要的胃癌危險因子之一。因為這種細菌如果在胃裡待很多年,可能讓慢性發炎一路走到萎縮、腸化生,甚至癌前變化,所以我們才會強調早點發現、早點處理。
站在臨床角度,越早除菌通常越有利。因為如果胃黏膜還沒走到明顯萎縮或腸化生,這時候介入,能保留下來的正常黏膜通常比較多;等到變化已經很明顯時才處理,雖然還是有幫助,但可以逆轉的空間就有限了。
哪些人建議做幽門桿菌檢查?吹氣、糞便、胃鏡怎麼選?
建議考慮篩檢的情況
不是每個人都一定要主動去查。不過如果你是下面這幾種情況,我在門診通常都會建議不要拖,直接安排檢查會比較安心:
- 有胃潰瘍、十二指腸潰瘍的病史,或曾有消化道出血
- 直系親屬(父母、兄弟姊妹)有胃癌病史
- 長期有上腹不適、消化不良症狀,排除其他原因後仍持續
- 胃鏡曾發現萎縮性胃炎或腸化生
- 家中確認有成員感染幽門桿菌
- 需要長期使用非類固醇抗發炎藥(NSAIDs,如阿斯匹靈、布洛芬等)
- 缺鐵性貧血原因不明、或長期不明原因的血小板低下
主要的幽門桿菌檢查方式比較
| 檢測方式 | 適用情境 | 優缺點 |
|---|---|---|
| 碳13尿素呼氣試驗(吹氣測試) | 初次篩檢、除菌後療效確認 | 非侵入性、準確率高(≥95%);需在停抗生素4週、停質子幫浦抑制劑2週後進行,否則容易偽陰性 |
| 糞便幽門桿菌抗原檢測 | 初次篩檢、除菌後確認(替代選項) | 非侵入性、方便;同樣需停相關藥物,準確率略低於吹氣測試,但仍屬可靠 |
| 胃鏡切片(快速尿素酶試驗或組織培養) | 有胃部症狀需同步評估黏膜狀況、或懷疑有潰瘍、癌前病變 | 需配合胃鏡。雖屬侵入性,但切片過程不會造成不適;能同時評估胃炎程度、有無潰瘍或腫瘤,是最全面的方式 |
| 血清抗體檢測 | 流行病學研究、偶用於初篩 | 無法區分現在感染與過去感染,且不適合用於除菌後追蹤,臨床使用較有限 |

幽門桿菌陽性一定要治療嗎?除菌療程怎麼做?
多數情況下,只要確認現在真的有幽門桿菌感染,我通常都會建議處理,而不是先放著看。原因不只是它會讓你胃不舒服,更重要的是它可能讓胃黏膜一直處在慢性發炎狀態。治療本身其實不算太複雜,通常就是一段時間的藥物組合療程;真正關鍵反而是藥要規則吃完,後面也要記得回來確認有沒有成功除菌。
常見除菌治療方案
幽門桿菌的治療,通常會用一種質子幫浦抑制劑(PPI)再搭配幾種抗生素,連續吃一段時間,把細菌盡量清乾淨。你不需要自己研究哪個組合比較厲害,醫師會依照當地抗藥性、你的過敏史,以及你以前有沒有治療失敗過,幫你選比較合適的方案。
吃藥期間有哪些需要注意?
- 按時按量服藥,不要自行跳過或減少劑量——中途停藥是除菌失敗最常見的原因,也最容易讓細菌產生抗藥性。
- 若出現輕微噁心、口苦、腹瀉,多屬正常副作用,通常療程結束後會改善,不需要因此停藥。
- 吃鉍劑的人,糞便可能會變成深黑色——這不是出血,是鉍的正常反應,不用緊張。
- 療程期間建議避免飲酒,尤其使用含甲硝唑 (metronidazole) 的方案時,可能引起不適。
- 若對青黴素(盤尼西林)過敏,要在就診時主動告知醫師,藥物選擇需要調整。
除菌後多久要複檢?什麼情況要趕快回診?
除菌後的確認檢查
藥吃完了,不代表事情就結束了。我通常會跟病人說,治療做完以後等四週,再回來吹氣確認一下。為什麼要等這麼久?因為藥物還沒代謝乾淨之前做測試,很容易測出假陰性——細菌其實還在,卻顯示沒事。等完整代謝後再來,結果才準。
確認除菌成功後,如果本身沒有其他需要追蹤的狀況(像是萎縮性胃炎、腸化生),後續不需要每年一直重複做幽門桿菌篩檢。但如果胃鏡已經看到黏膜有變化,那就另當別論,醫師通常會建議定期安排胃鏡繼續看。
這些情況請盡快回診或就醫
- 吃藥期間出現嚴重過敏反應:如全身起疹、呼吸困難、臉部腫脹,需立刻停藥並就醫。
- 療程結束後症狀沒有改善甚至加重:可能是除菌失敗、或是另有其他問題,需要進一步評估。
- 黑便、吐血、或突發性的劇烈上腹痛:無論是否在治療中,這些都是警訊,不應拖延。
- 追蹤吹氣測試仍為陽性:代表第一線治療失敗,需與醫師討論第二線方案。
醫師提醒
「沒有症狀,不代表可以先放著。」這句話我在門診真的很常講。很多人是健檢、做胃鏡,或家人查出感染後跟著檢查,才知道自己也有幽門桿菌。當下如果沒什麼不舒服,很容易想說先觀察看看;但這種細菌麻煩的地方,就是它可能安安靜靜讓胃黏膜一直發炎,等到真的走到潰瘍、出血,甚至更嚴重的變化時,處理起來就不會只是吃幾天藥這麼簡單。
如果你的報告曾經寫過幽門桿菌陽性,或者你有胃癌家族史、反覆胃痛、黑便、消化不良卻一直找不到原因,我會建議直接和胃腸科醫師談清楚。很多時候,病人不是少吃一顆藥,而是少了一次正確的判斷:現在應該先吹氣、直接做胃鏡,還是安排除菌後追蹤。這一步做對了,後面的處理通常就會順很多。
常見問題 FAQ
幽門螺旋桿菌主要透過「口-口」或「糞-口」途徑傳播,例如共用碗筷、互相夾菜、接吻,或接觸到受污染的食物與水。台灣家庭習慣共食,若家中有人感染,其他成員確實有較高的暴露機會。但傳染不代表一定感染,個人免疫狀態也會影響是否真正定殖。建議家庭成員同步篩檢,有感染才治療,不需要因此影響正常的家庭生活或共食習慣。
我通常的做法是:只要確認有感染,就建議治療,不管有沒有症狀。因為這種細菌不是等你不舒服才開始傷害你,它可能一直讓胃黏膜發炎,只是你感覺不到而已。如果你本身還有胃癌家族史、曾有潰瘍,或胃鏡已看到黏膜開始萎縮,那更不應該放著等。
成年後重新感染的機率其實不高,台灣的資料大概每年只有 1% 左右。但如果家裡其他人還有感染、沒有一起治療,或長期生活在衛生條件比較差的環境,再感染的風險就會升高。所以我在門診常說:除菌成功以後,最划算的一件事,就是讓家人也一起篩檢——把可能的來源一起處理掉,比你自己一個人除菌再反覆感染省事多了。
不一定,但確實是目前已知最重要的胃癌危險因子之一。感染幽門螺旋桿菌的人,罹患胃癌的風險約是未感染者的 3 至 6 倍,不過大多數感染者不會走到胃癌——因為胃癌的形成是很多因素加在一起的結果,包括遺傳體質、感染菌株的毒力、黏膜長期發炎的程度。越早除菌,能阻斷的時間越長,降低風險的效果越好。我通常跟病人說:不需要嚇到睡不著,但這件事值得現在就處理。
吹氣測試前如果還在吃質子幫浦抑制劑、抗生素或鉍劑,結果可能會假陰性,所以通常要先停藥一段時間再做。至於吹氣和胃鏡怎麼選,重點不是哪個比較高級,而是你現在想解決什麼問題:如果只是確認有沒有感染,吹氣通常就夠;如果同時有胃痛、黑便、體重下降、胃癌家族史,或醫師想看胃黏膜有沒有潰瘍、萎縮、腸化生,胃鏡會更完整。
標準療程為7至14天,台灣目前多採10天或14天以提升成功率。藥物組合通常包含降低胃酸的質子幫浦抑制劑,加上幾種抗生素,部分方案會加入鉍劑(四合一療法)。常見副作用包括噁心、口腔金屬苦味、腹瀉、以及因鉍劑導致的黑便(正常現象,不是出血)。多數副作用輕微,療程結束後會改善。最重要的原則是:一定要按療程吃完,中途停藥容易造成除菌失敗和抗藥性,得不償失。
參考資料
- 台灣消化系醫學會 — 胃幽門螺旋桿菌篩檢指引・民眾中文版
https://www.gest.org.tw/meeting/content.php?type=&id=8&pageNo=1&continue=Y - Malfertheiner P, et al. "Management of Helicobacter pylori infection—the Maastricht VI/Florence Consensus Report." Gut 2022;71:1724–1762.
https://gut.bmj.com/content/71/9/1724 - 國民健康署 — 胃癌防治與幽門螺旋桿菌衛教資訊
https://www.hpa.gov.tw/Pages/EBook.aspx?nodeid=4677 - 內科學誌 — 幽門螺旋桿菌感染治療的最新進展
https://www.tsim.org.tw/ehc-tsim/s/viewFile?documentId=c6f279ebeab24609953da817b51e92dd
不確定該先吹氣、胃鏡,還是直接談除菌?讓醫師幫你判斷
不管你是健檢報告寫幽門桿菌陽性、家人剛確診想知道自己要不要一起檢查,或是反覆胃悶、胃痛、消化不良卻一直沒有找出原因,都可以先讓醫師判斷方向。我們會依你的症狀、家族史與既往檢查結果,協助安排吹氣測試、胃鏡,或除菌後追蹤。
線上預約或 LINE 諮詢均可,我們會協助你安排最適合的檢查方式與時間。